
Общая информация о сахарном диабете
Данный цикл статей о сахарном диабете предназначен самому широкому кругу читателей: тем, кто заботится о своем здоровье и хочет предотвратить опасное заболевание; тем, кто уже болен и нуждается в советах и рекомендациях. Статьи будут небезынтересны и специалистам — врачам-эндокринологам, медицинским сестрам, которые имеют дело с больными сахарным диабетом.
Подробности о сахарном диабете должны знать люди, близкие больным, родители, дети, потому что, по точному определению, диабет не столько болезнь, сколько образ жизни. Значит, надо быть в курсе дела всем, от кого зависит создание условий жизни больного сахарным диабетом.
Сахарный диабет — одно из самых распространенных заболеваний в цивилизованных странах, и существует явная тенденция к увеличению числа людей, страдающих этим недугом.
Сахарный диабет это синдром хронической гипергликемии и глюкозурии, обусловленный абсолютной или относительной инсулиновой недостаточностью, приводящей к нарушению всех видов обмена веществ, поражению сосудов (различные ангиопатии), нейропатии и патологическим изменениям в различных органах и тканях.
При сахарном диабете поджелудочная железа не способна секретировать необходимое количество инсулина либо вырабатывать инсулин нужного качества. Почему это происходит? В чем причина диабета? К сожалению, однозначных ответов на эти вопросы не существует. Есть отдельные гипотезы, обладающие разной степенью достоверности, можно указать на ряд факторов риска. Есть предположение, что эта болезнь имеет вирусный характер. Часто высказывается мнение, что диабет обусловлен генетическими дефектами. Твердо установлено только одно: диабетом нельзя заразиться, как заражаются гриппом или туберкулезом.
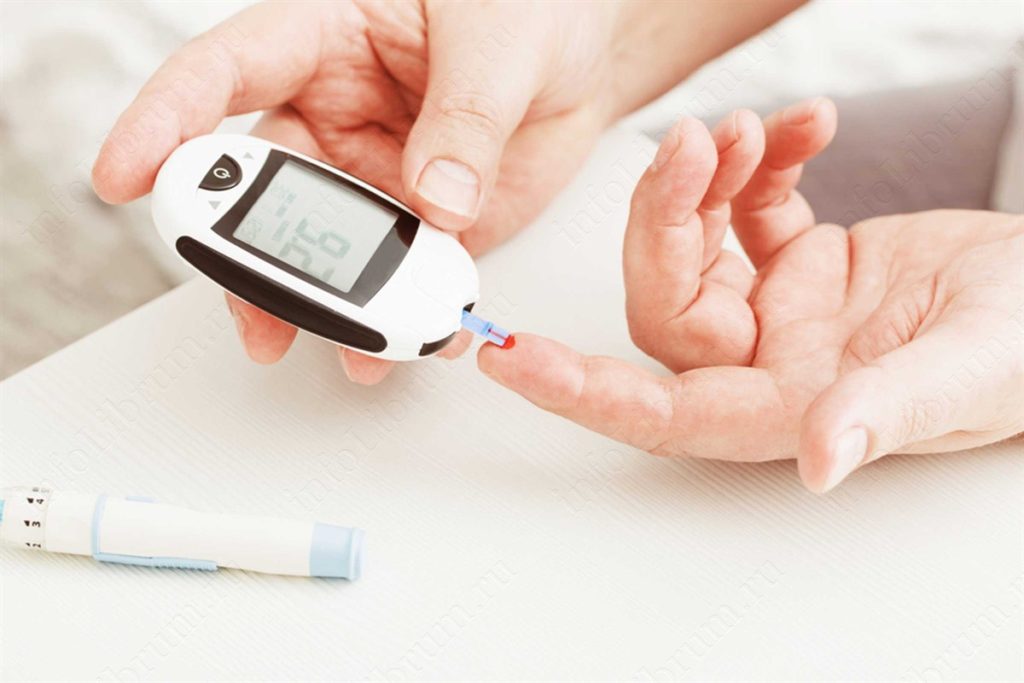
Измерение сахара в крови
Существуют разные стадии болезни, есть особенности ее протекания у людей разных возрастных групп, особенно грозен диабет своими осложнениями. Обо всем этом подробно рассказывается в предлагаемом цикле статей. Справедливо считается основным средством лечения и профилактики диабета правильная диета. Поэтому большое внимание уделено проблемам диетического питания больных сахарным диабетом: приводятся даже рецепты приготовления полезных блюд. Отдельный раздел посвящен описанию заменителей сахара. Больному сахарным диабетом нужно вести особый образ жизни, соблюдать режим труда и отдыха, заниматься посильным физическим трудом, спортом, уделять должное внимание водным процедурам. Рекомендации по всем этим вопросам вы также найдете на этом сайте.
Как любую болезнь, диабет легче предупредить, чем лечить. Поэтому важно знать о способах профилактики сахарного диабета и о его лечении на ранних стадиях заболевания. Хотя диабет справедливо называют «загадочной» болезнью и не все факторы, способствующие заболеванию, определены, в статьях цикла вы найдете немало ценных советов и наблюдений и по этому вопросу.
Сахарный диабет накладывает определенные ограничения на профессиональную деятельность, и об этом должны знать не только сами больные, но и окружающие люди. Больному сахарным диабетом нужно уметь контролировать собственное состояние и вовремя принимать необходимые меры.

Сахар в крови
На сайте есть раздел, посвященный лечению осложнений сахарного диабета. Мы включили сюда также и сведения о нетрадиционных методах лечения диабета и его осложнений. Отдавая себе отчет в том, что эти методы не бесспорны, мы надеемся, что сведения о них тоже могут в ряде случаев оказаться полезными. Таким образом, статьи представляют собой собрание сведений, необходимых как самому больному, так и всем, кто лечит его или ухаживает за ним. Они нужны и тем, кто входит в группу риска (известно, что в возникновении диабета немаловажную роль играет наследственный фактор). Именно этой группе читателей важно помнить древнюю мудрость: «Предостережен значит вооружен». Впрочем, этот афоризм применим и к тем, кого уже поразил недуг: знание о болезни есть первое и главное оружие в борьбе с ней.
Прошло более трехсот лет с тех пор, когда была открыта болезнь, которую сейчас называют сахарный диабет. В переводе с греческого слово «диабет» означает «истечение» и, следовательно, выражение «сахарный диабет» буквально значит «теряющий сахар». Это отражает основной признак заболевания — потерю сахара с мочой. Еще до нашей эры известный врач Аретаиус писал: «Диабет — загадочная болезнь». Это высказывание актуально и сегодня, потому что причина диабета и, особенно, его поздних осложнений, остается во многом неразгаданной. В XVII веке впервые был обнаружен сладкий привкус мочи у больных диабетом.

Инсулин
Позже врачи использовали этот признак для диагностики болезни. В 1889 году при микроскопическом исследовании поджелудочной железы были обнаружены характерные скопления клеток, которые назвали «островками Лангерганса» по имени ученого, открывшего их, но их значение для организма объяснить не удалось. Меринг и Минковский в 1889 г. вызвали у животных сахарный диабет, удалив поджелудочную железу. В 1921 г. исследователям Бантингу и Весту удалось получить из ткани поджелудочной железы инсулин, который у собаки с сахарным диабетом устранял признаки болезни. И уже в следующем году инсулин впервые был с успехом использован для лечения больного сахарным диабетом. В 1960 ґ. была установлена химическая структура инсулина человека, в 1976 г. из инсулина свиньи был синтезирован человеческий инсулин, а в 1979 г. был осуществлен полный синтез человеческого инсулина методом генной инженерии.
С того времени инсулин с успехом применяют для лечения сахарной болезни. Инсулин регулирует содержание сахара в крови, способствуя превращению излишнего количества сахара, поступающего в организм, в гликоген.
Если инсулина недостаточно, то количество сахара в крови увеличивается и он начинает выделяться с мочой. При сахарном диабете инсулин вводят подкожно. Внутрь принимать инсулин нельзя, так как пищеварительные соки разрушают его.
Классификация сахарного диабета
- Классификация сахарного диабета ВОЗ (1999):
- Сахарный диабет I типа (аутоиммунный и идиопатический)
- Сахарный диабет II типа
- Гестационный сахарный диабет (возникает во время беременности)
- Другие типы сахарного диабета
ф
Из названия заболевания в данной классификации предложено опустить термины «инсулинзависимый» или «инсулинне зависимый», так как они отражают проводимую терапию, а не патогенез заболевания.
- Степени тяжести диабета:
- Легкая
- Средняя
- Тяжелая
- Состояние компенсации:
- Компенсированный сахарный диабет
- Субкомпенсированный сахарный диабет
- Декомпенсированный сахарный диабет
- Ранние осложнения диабета:
- кетоацидотическая кома
- гиперосмолярная кома
- лактатацидотическая кома
- гипогликемическая кома
- Поздние осложнения диабета:
- микроангиопатия (ретинопатия, нефропатия)
- макроангиопатия (инфаркт миокарда, инсульт, гангрена)
- нейропатия
Сахарный диабет I и II типа
Сахарный диабет 1 и диабет 2 типа — это два различных заболевания с одним и тем же конечным результатом — инсулиновая недостаточность. Причины возникновения инсулиновой недостаточности различны, в связи с чем выделяют два основных типа сахарного диабета.
При сахарном диабете первого типа (инсулинозависимый) выработка инсулина снижается или вовсе прекращается вследствие гибели бета-клеток под действием ряда факторов (например, аутоиммунный процесс, наследственно обусловленное поражение). Такой диабет развивается главным образом у лиц моложе 40 лет, сопровождается выраженными признаками заболевания и всегда требует для лечения инъекций инсулина.
При сахарном диабете второго типа (инсулинонезависимый), который встречается примерно в 4 раза чаще, чем диабет I типа, бета-клетки вначале вырабатывают инсулин в обычном или даже в большем количестве. Однако активность его снижена, что обусловлено избыточным развитием у большинства больных жировой ткани, рецепторы которой имеют пониженную чувствительность к инсулину. В дальнейшем может наступить уменьшение образования инсулина.
Сахарный диабет II типа возникает чаще у лиц старше 50 лет с избыточной массой тела. Признаки заболевания при этом выражены обычно слабее и для лечения бывает достаточно соблюдать диету и принимать сахароснижающие препараты в таблетках. Лишь в отдельных случаях при большой длительности заболевания требуются инъекции инсулина. В отдельную группу выделяют диабет сахарный, возникающий при болезнях поджелудочной железы воспалительного или травматического характера, заболеваниях других желез внутренней секреции. Нервно-психические перегрузки и другие стрессовые факторы не являются причиной диабета сахарного, но могут служить толчком к его проявлению у лиц со скрытым процессом.
Диагностика и лечение диабета
Увеличение глюкозы в крови (гипергликемия) до 9 — 10 ммоль/л ведет к выделению ее с мочой (гликозурия). Выделяясь с мочой, глюкоза увлекает с собой большое количество воды и минеральных солей. Поэтому основными жалобами больного при диабете сахарном являются полиурия — увеличение объема выделяемой мочи (до нескольких литров в сутки), жажда и сухость во рту. Аппетит может быть снижен или, наоборот, резко повышен. Часто отмечаются повышенная утомляемость, слабость, похудание, упорный кожный зуд, особенно в области промежности, склонность к гнойничковым заболеваниям кожи, плохое заживление кожных ранок, порезов. Если сахарный диабет не лечить, состояние больного ухудшается: появляются тошнота, рвота, иногда боли в животе. В результате недостатка в организме инсулина и невозможности попадания глюкозы внутрь клеток последние, находясь в состоянии энергетического «голодания», в качестве источника энергии начинают использовать жиры организма. Продукты расщепления жиров — кетоновые тела, в частности ацетон, накапливаясь в крови и моче, приводят к развитию кетоацидоза. У больных возникает сонливость, появляется запах ацетона изо рта, в тяжелых случаях может наступить потеря сознания — признак угрожающей жизни диабетической комы.
Если на протяжении длительного времени больной сахарным диабетом находится в состоянии декомпенсации (то есть наблюдается высокий уровень глюкозы в крови), могут развиться поздние сосудистые осложнения болезни. Наиболее ярко изменения проявляются в мелких сосудах глазного дна (диабетическая ретинопатия) и почек (диабетическая нефропатия). Диабетическая ретинопатия, прогрессируя, может привести к кровоизлияниям в области глазного дна и стекловидного тела глазного яблока, к рубцовым изменениям в глазу, отслойке сетчатки и в итоге к необратимой потере зрения. Начальным признаком диабетической нефропатии, которая встречается несколько реже, чем ретинопатия, служит появление белка в моче; позже может повыситься артериальное давление, появляются отеки на лице, ногах. В далеко зашедших случаях почки перестают справляться со своей основной функцией — выведением шлаков из организма; продукты обмена веществ накапливаются в крови, развивается почечная недостаточность.
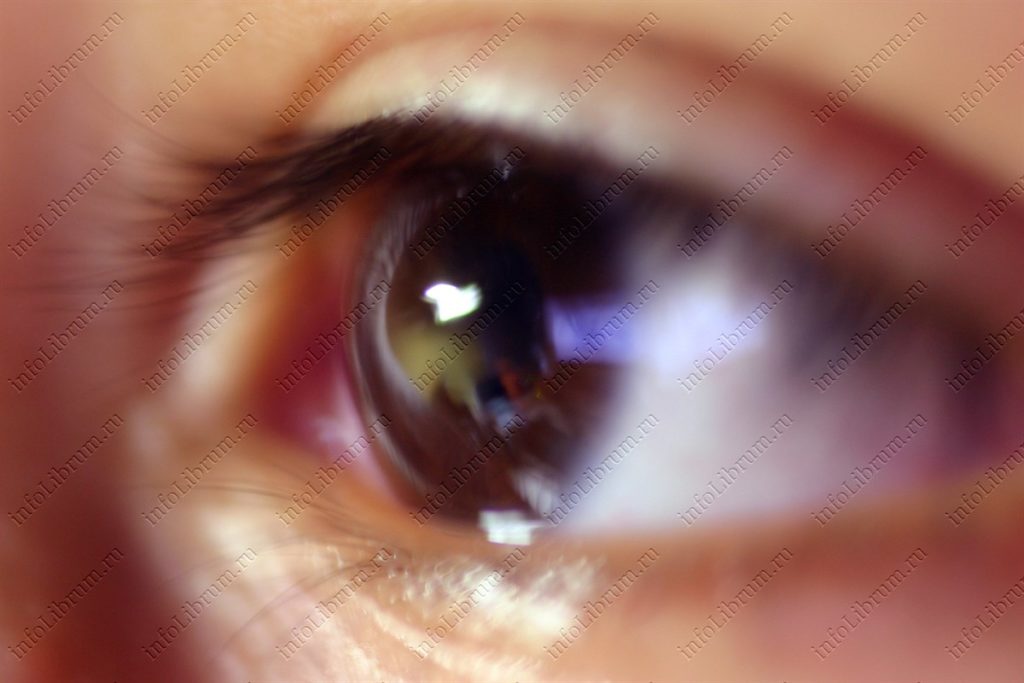
Нарушение зрения при диабете
Этиология и патогенез сахарного диабета
К диабету I типа отнесены случаи заболевания с деструкцией β-клеток и наличием у больного аутоантител к их антигенам или к инсулину. Для развития заболевания необходимо воздействие внешних факторов (вирусы, химические вещества и др.), что приводит к активированию иммунокомпетентных клеток у лиц с генетической предрасположенностью (нарушения генов системы HLA, генов Fas и FasL и др.).
Возникает лимфатическая инфильтрация островков поджелудочной железы и повышенное образование иммунокомпетентными клетками различных цитокинов (II-β, фактор некроза опухолей и др.), развитие инсулита и повышенная выработка провоспалительных про стагландинов и оксида азота. Совокупное действие этих факторов приводит к деструкции, уменьшению количества β-клеток и развитию аутоиммунного диабета.
К возникновению сахарного диабета I типа также приводят инфекции, вызванные вирусом Коксаки ВЗ и В4, реовирус типа III, вирус эпидемического паротита, цитоме гало вирус и вирус врожденной краснухи. Полагают, что вирусы либо запускают иммунные механизмы развития диабета при участии различных цитокинов, либо первично инициируют апоптоз β-клеток у лиц с генетической предрасположенностью к такому повреждению. Как правило, между вирусным заболеванием и началом диабета проходит определенный срок.
Другие возможные внешние факторы, ведущие к развитию сахарного диабета I типа при ряде условий разделены М.И. Балаболкиным (2000) на следующие группы.
- Другие внешние факторы риска развития сахарного диабета:
- лекарства и другие вещества (вакор, пентимидин, аллоксан и др.)
- компоненты пищевых продуктов (белок говяжьего альбумина, содержащийся в коровьем молоке и поступающий в организм ребенка при искусственном кормлении; копченая баранина и другие копченые продукты, содержащие N-нитро зосоединения)
Перечисленные вещества могут оказывать прямое токсическое действие на β-клетки; запускать аутоиммунные реакции к белкам β-клеток; повышать чувствительность β-клеток к повреждающему действию вирусов.
В развитии сахарного диабета II типа участвует множество наследственных, а также внешних факторов. Установлена важность генетической предрасположенности для развития нарушенной толерантности к глюкозе.
Клинические признаки сахарного диабета проявляются лишь при наличии у больного таких провоцирующих факторов, как ожирение, особенно абдоминального типа, беременность, артериальная гипертензия, диели попротеидемия и др.
В норме сахар в моче не определяется, так как почечный фильтр задерживает всю глюкозу. А при уровне сахара в крови более 160-180 мг% (8,8-9,9 ммоль/л) почечный фильтр начинает пропускать сахар в мочу. Поэтому с мочой выводится более или менее значительное количество глюкозы. Ее наличие в моче можно определить с помощью специальных тест-полосок. Минимальный уровень содержания сахара в крови, при котором он начинает обнаруживаться в моче, называется «почечный порог».

Признаки сахарного диабета
Так как цифры, данные в таблице, различными медицинскими учреждениями и авторами трактуются по-разному, то для получения точного результата рекомендуется проведение следующего теста.
- Тест на определение уровня сахара в крови:
- Натощак определить уровень сахара в крови
- Выпить 75 г виноградного сахара, разведенного в 300 мл кипяченой воды
- Спустя 60 минут определить уровень сахара в крови
- Спустя 120 минут определить уровень сахара в крови
Тест считается отрицательным, то есть не подтверждающим диагноза диабет, если в крови, взятой натощак (п. 1) уровень сахара — ниже 120 мг%, а в крови, взятой через 120 минут (п. 4), — ниже 140мг%.
Если же при первом измерении уровень сахара выше 120 мг%, а при измерении через 2 часа выше, чем 200 мг% (11,1 ммоль/л), то такой результат подтверждает наличие у больного сахарного диабета.
Причины возникновения
Вполне возможно, причины диабета первого типа (инсулинонезависимого) в том, что выработка инсулина снижается или вовсе прекращается вследствие гибели бета-клеток под действием ряда факторов (например — аутоиммунный процесс). Если такой диабет, как правило, поражает людей до 40 лет, тому должны быть свои причины.
При сахарном диабете второго типа, который встречается в четыре раза чаще, чем диабет первого типа, бета-клетки вначале вырабатывают инсулин в обычном и даже большом количестве. Однако активность его снижена (как правило, из-за избыточности жировой ткани, рецепторы которой имеют пониженную чувствительность к инсулину). В дальнейшем может наступить уменьшение образования инсулина. Заболевают, как правило, люди старше 50 лет.

Причины сахарного диабета
Факторы риска сахарного диабета
Определенно существует ряд факторов, которые предрасполагают к появлению сахарного диабета.
Наследственная предрасположенность

Генетическая предрасположенность
На первом месте следует указать наследственную (или генетическую) предрасположенность. Практически все специалисты согласны с тем. что риск заболеть сахарным диабетом возрастает, если в вашей семье кто-то болеет или болел сахарным диабетом — один из ваших родителей, брат или сестра. Однако в разных источниках приводятся разные цифры, определяющие вероятность заболевания. Есть наблюдения, что диабет первого типа наследуется с вероятностью 3-7% по линии матери и с вероятностью 10% от отца. Если же болеют оба родителя, риск заболевания возрастает в несколько раз и составляет до 70%. Диабет второго типа наследуется с вероятностью 80% как по материнской, так и по отцовской линии, а если инсулинонезависимым сахарным диабетом болеют оба родителя, вероятность его проявления у детей приближается к 100%.
По другим источникам, нет особого различия в вероятности заболевания диабетом первого и второго типа. Считается, что если диабетом болели ваши отец или мать, то вероятность того, что вы тоже заболеете, составляет примерно 30%. Если же болели оба родителя, то вероятность вашей болезни составляет порядка 60%. этот разброс в цифрах показывает, что совершенно достоверных данных на этот счет не существует. Но ясно главное: наследственная предрасположенность существует, и ее необходимо учитывать во многих жизненных ситуациях, — например, при вступлении в брак и при планировании семьи. Если наследственность связана с сахарным диабетом, то детей нужно подготовить к тому, что они тоже могут заболеть. Надо разъяснить, что они составляют «группу риска», а значит своим образом жизни должны свести на нет все прочие факторы, влияющие на развитие сахарного диабета.
Ожирение

Ожирение
Вторая по значимости причина диабета — ожирение. Этот фактор, к счастью, может быть нейтрализован, если человек, сознавая всю меру опасности, будет усиленно бороться с избыточным весом и победит в этой борьбе.
Поражение бета-клеток
Поражение бета-клеток
Третья причина — это некоторые болезни, в результате которых происходит поражение бета-клеток. Это болезни поджелудочной железы — панкреатит, рак поджелудочной железы, заболевания других желез внутренней секреции. Провоцирующим фактором в этом случае может быть травма.
Вирусные инфекции
Четвертая причина — это разнообразные вирусные инфекции (краснуха, ветряная оспа, эпидемический гепатит и некоторые другие заболевания, включая грипп). Эти инфекции играют роль спускового механизма, как бы запускающего болезнь. Ясно, что для большинства людей грипп не станет началом диабета. Но если это тучный человек с отягченной наследственностью, то для него и грипп представляет угрозу. Человек, в роду которого не было диабетиков, может многократно перенести грипп и другие инфекционные заболевания — и при этом вероятность развития диабета у него значительно меньше, чем у лица с наследственной предрасположенностью к диабету. Так что комбинация факторов риска повышает опасность заболевания в несколько раз.
Нервный стресс

Нервный стресс
На пятом месте следует назвать нервный стресс как предрасполагающий фактор. Особенно следует избегать нервного и эмоционального перенапряжения лицам с отягченной наследственностью и имеющим избыточный вес.
Возраст
На шестом месте среди факторов риска — возраст. Чем человек старше, тем больше есть оснований опасаться сахарного диабета. Есть мнение, что при увеличении возраста на каждые десять лет вероятность заболевания диабетом повышается в два раза. Значительная часть лиц, постоянно проживающих в домах престарелых, страдает различными формами диабета. В то же время, по некоторым данным, наследственная предрасположенность к диабету с возрастом перестает быть решающим фактором. Как показали исследования, если диабетом болел один из ваших родителей, то вероятность вашего заболевания — 30% в возрасте от 40 до 55 лет, а после 60 лет — всего 10%.

Сахарный диабет в пожилом возрасте
Многие считают (очевидно, ориентируясь на название болезни), что главная причина диабета в пище, что диабетом болеют сладкоежки, которые кладут в чай по пять ложек сахара и пьют этот чай с конфетами и пирожными. Доля истины в этом есть, хотя бы в том смысле, что человек с такими привычками в питании обязательно будет иметь лишний вес.
А то, что лишний вес провоцирует диабет, доказано абсолютно точно.
Не следует забывать и о том, что количество больных сахарным диабетом растет, и диабет справедливо относят к болезням цивилизации, то есть причиной диабета во многих случаях является избыточная, богатая легко усваиваемыми углеводами, «цивилизованная» пища. Итак, скорее всего, диабет имеет несколько причин, в каждом конкретном случае это может быть одна из них. В редких случаях к диабету приводят некоторые гормональные нарушения, иногда диабет вызывается поражением поджелудочной железы, наступившим после применения некоторых лекарственных препаратов или вследствие длительного злоупотребления алкоголем. Многие специалисты считают, что диабет первого типа может возникнуть при вирусном поражении бета-клеток поджелудочной железы, вырабатывающей инсулин. В ответ иммунная система вырабатывает антитела, названные инсулярными. Даже те причины, которые точно определены, не имеют абсолютного характера. Например, приводятся такие цифры: каждые 20% избыточного веса повышают риск заболеть диабетом второго типа. Почти во всех случаях потеря веса и значительная физическая нагрузка позволяют нормализовать уровень сахара в крови. В то же время очевидно, что далеко не каждый, кто страдает ожирением даже в тяжелой форме, заболевает диабетом.
Многое до сих пор остается неясным. Известно, например, что инсулинрезистентность (то есть состояние, при котором ткани не реагируют на инсулин крови) зависит от числа рецепторов на поверхности клеток. Рецепторы — это такие области на поверхности клеточной оболочки, которые реагируют на инсулин, циркулирующий в крови, и таким образом сахар и аминокислоты получают возможность проникать в клетку.
Рецепторы инсулина действуют как своего рода «замки», а инсулин можно уподобить ключу, который открывает замки и позволяет глюкозе войти в клетку. У тех, кто болен диабетом второго типа, по каким-то причинам меньше рецепторов инсулина или же они действуют недостаточно эффективно.
Однако не нужно думать, что если ученые не могут пока указать точно, какие причины приводят к диабету, то вообще все их наблюдения за частотой возникновения диабета у разных групп людей не имеют ценности. Наоборот, выявленные группы риска позволяют уже сегодня сориентировать людей, предупредить их от беспечного и бездумного отношения к своему здоровью. Озаботиться должны не только те, чьи родители больны сахарным диабетом. Ведь диабет бывает как наследуемым, так и благоприобретенным. Сочетание нескольких факторов риска повышает вероятность заболевания диабетом: для больного ожирением, часто страдающего от вирусных инфекций — гриппа и др., эта вероятность приблизительно такая же, как для людей с отягченной наследственностью. Так что все люди, входящие в группы риска, должны быть бдительны. Особенно внимательно следует относиться к своему состоянию в период с ноября по март, потому что большинство случаев заболевания диабетом приходится на этот период. Положение осложняется и тем, что в этот период ваше состояние может быть принято за вирусную инфекцию. Точный диагноз можно установить на основании анализа содержания глюкозы в крови.
Лечение сахарного диабета
Лечение сахарного диабета проводится на протяжении всей жизни под наблюдением эндокринолога или терапевта. Оно назначается индивидуально с учетом типа сахарного диабета и возраста больного. Всем больным сахарным диабетом I типа, а также больным диабетом II типа, у которых заболевание выявлено в возрасте до 55-60 лет, необходимо снижать уровень глюкозы в крови до цифр, максимально близких к нормальным, а также добиваться отсутствия глюкозы в моче (если не наблюдается состояние тяжелой гипогликемии). Для больных диабетом II типа старше 60 лет необходимости в нормализации уровня глюкозы в крови нет. Его достаточно поддерживать на таких цифрах, которые обеспечивают больному хорошее самочувствие и позволяют предотвратить диабетическую кому и диабетическую гангрену.
Главным средством лечения сахарного диабета I типа является введение в организм недостающего ему инсулина (в инъекциях). Длительность действия препаратов инсулина различна и оказалась значительно более короткой, чем это считалось раньше. Так, инсулин короткого действия (актрапид, инсулрап и др.) активен на протяжении 4-6 часов после инъекции, инсулин средней продолжительности действия (ИЦС, ленте, монотард, инсулонг и др.) активен на протяжении 12-18 часов: препараты инсулина длительного действия (ультралонг, ультраленте, ультратард) активны 20-22 часа. Таким образом, поскольку не существует ни одного препарата инсулина, который был бы активен в течение 24 часов, лечение сахарного диабета I типа с помощью одной инъекции инсулина в сутки не дает хорошей компенсации. Наибольшее распространение получило введение инсулина два раза в сутки (перед завтраком и вечером): при этом во время каждой инъекции вводят инсулин короткого действия (в индивидуально подобранной дозе) в сочетании с инсулином продленного действия. Наилучшую компенсацию обеспечивает режим многократных инъекций инсулина, заключающийся в использовании инсулина продленного действия утром и перед сном, и инсулина короткого действия перед завтраком, обедом и ужином.
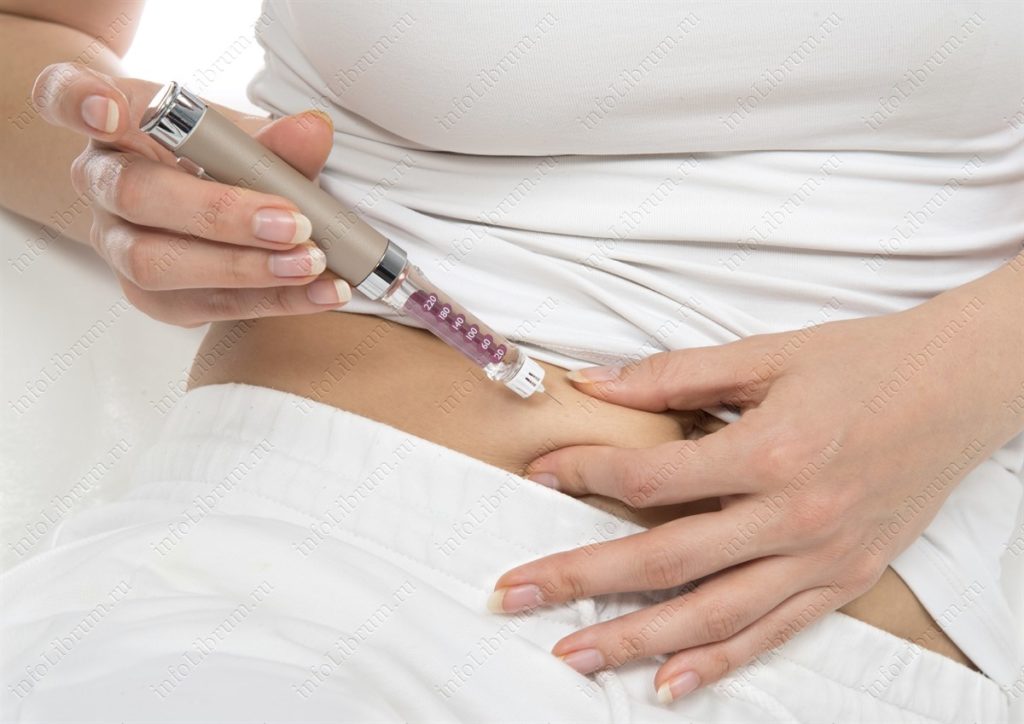
Инъекция инсулина
Такая схема позволяет больному менять по желанию количество и время приема пищи, то есть соблюдать более гибкий режим дня. Диета в лечении сахарного диабета I типа имеет лишь вспомогательное значение. Меню питания при диабете должно быть полноценным и разнообразным и в основном не отличаться от питания здорового человека. Исключение составляют легкоусвояемые углеводы, содержащиеся в сахаре, меде, варенье, конфетах, сладких напитках, от употребления которых следует воздерживаться. Пищу, содержащую медленноусвояемые углеводы (хлеб, каши, картофель, мучные изделия, фрукты и ягоды, жидкие молочные продукты), можно принимать в тех же количествах, что и здоровому человеку. Однако для того, чтобы соотносить продукты этой группы с соответствующей дозой инсулина, расчет их необходимо вести в так называемых хлебных единицах (одна хлебная единица эквивалентна 10-12 г углеводов). Ориентировочная суточная потребность для больного сахарным диабетом молодого возраста составляет 25-35 хлебных единиц. Продукты, в состав которых входят белки и жиры и которые не содержат усвояемых углеводов (мясо, рыба, птица, сыр, творог, сметана, масло, овощи, зелень), можно есть в обычном количестве, не производя расчеты, т. к. эти продукты не влияют на уровень глюкозы в крови и потребность в инсулине. При этом, однако, необходимо строго следить за тем, чтобы масса тела не превышала нормы. Ее можно рассчитать по следующей формуле: для мужчин рост в сантиметрах минус 100, для женщин полученный результат следует уменьшить еще на 10%. При присоединении каких-либо сопутствующих, особенно инфекционных, или обострении хронических заболеваний течение сахарного диабета может ухудшиться, наступает декомпенсация вплоть до развития кетоацидоза. Необходимо помнить, что при появлении признаков повышения содержания глюкозы в крови (жажда, увеличение количества выделяемой мочи) больным, получающим инсулин, следует дополнительно вводить инсулин короткого действия каждые 4-5 ч в дозе, равной 10% суммарной суточной дозы. При появлении ацетона в моче делают дополнительные инъекции инсулина короткого действия каждые 4-5 ч в количестве 20% суточной дозы. Дополнительно применяют обильное питье (обычная или минеральная вода). Если через сутки состояние больного не улучшается, необходимо обратиться к врачу.

Шприц с инсулином
Для лечения сахарного диабета II типа первостепенное значение имеет диета, которая на время, необходимое для нормализации массы тела, должна иметь пониженную энергетическую ценность (не более 1000 ккал в сутки). Следует, по возможности, исключить высококалорийную пищу. К ней относятся продукты, содержащие жиры (животные и растительные масла, сметана, майонез, сало, орехи, жирные мясо и колбаса, сыр), алкогольные напитки (в том числе пиво), сладости. Потребление продуктов средней калорийности (нежирные мясо и колбаса, птица, рыба, хлеб, мучные изделия, каши, молочные продукты, фрукты) необходимо сократить наполовину от того количества, к которому привык больной. Продукты, содержащие большое количество клетчатки (овощи, зелень), а также жидкость (несладкий чай, минеральная вода) можно употреблять без ограничений. После нормализации массы тела диету осторожно расширяют, не допуская повторной прибавки веса. Если нет сопутствующих заболеваний желудочно-кишечного тракта, то способы приготовления и кулинарной обработки пищи (в том числе использование приправ) могут быть любыми, без каких-либо ограничений.
Для придания блюдам сладкого вкуса можно пользоваться заменителями сахара, лучше всего аспартамом (сладекс, сластилин) и сахарином, в крайнем случае — ксилитом или сорбитом; фруктозу использовать нельзя, т. к. она вызывает гипергликемию и содержит столько же калорий, что и обычный сахар. Больным сахарным диабетом II типа, для лечения которых диеты недостаточно, врач назначает сахароснижающие препараты в таблетках, способствующие выбросу собственного инсулина поджелудочной железой. При диабете, обусловленном поражением поджелудочной железы с вторичным нарушением ее функции или поражением других эндокринных желез, лечение подбирается индивидуально. У больных сахарным диабетом, получающих инсулин или сахароснижающие препараты, возможно уменьшение уровня глюкозы крови ниже 3,3 ммоль/л. Это состояние называется гипогликемией. Его можно почувствовать по внезапному возникновению чувства голода, потливости, дрожи в руках, сердцебиения, головной боли, слабости, изменения настроения. Для устранения гипогликемии следует немедленно принять пищу, содержащую легкоусвояемые углеводы (например, 3-5 кусков сахара, сладкий чай, полстакана лимонада, 1 -2 столовые ложки меда, 2-3 конфеты). Если гипогликемию своевременно не устранить, снижение уровня глюкозы в крови продолжается и может наступить потеря сознания — гипогликемическая кома. Для выведения больного из гипогликемической комы необходимо ввести глюкагон (подкожно или внутримышечно) или глюкозу (внутривенно). Причинами гипогликемии чаще всего бывают избыточное введение инсулина, опоздание с приемом пищи или недостаточное количество в ней углеводов, чрезмерная либо продолжительная физическая нагрузка, а также употребление алкоголя. В каждом случае гипогликемии необходимо установить ее причину и принять соответствующие меры, чтобы подобное состояние не повторялось. Для предотвращения развития тяжелой гипогликемии у больного диабетом, получающего инсулин или сахароснижающие препараты, всегда должно быть при себе несколько кусочков сахара или конфет.
Профилактика сахарного диабета
Меры профилактики сахарного диабета I типа пока неизвестны. Профилактика сахарного диабета II типа заключается в поддержании нормальной массы тела на протяжении всей жизни, особенно в тех семьях, где есть больные сахарным диабетом.

Занятия спортом при диабете
Физическая активность (занятия физкультурой и спортом, работа по дому) способствует снижению содержания сахара в крови. Однако физические нагрузки необходимы больным сахарным диабетом лишь в той мере, в какой они оказывают общеукрепляющее действие на организм или являются частью привычного образа жизни. При диабетической ретинопатии необходимо предварительно посоветоваться с врачом. В случае резкой де компенсации диабета, особенно при наличии кетоацидоза, от физических нагрузок нужно на время отказаться. Перед физической нагрузкой следует принять меры по профилактике гипогликемии, например, перед нагрузкой длительностью от 30 мин до 2 ч нужно съесть 1-2 яблока, или 1-2 бутерброда, или 2-3 печенья, перед особенно интенсивной или длительной (несколько часов) физической нагрузкой рекомендуется заранее уменьшить дозу инсулина на 10-50%.

