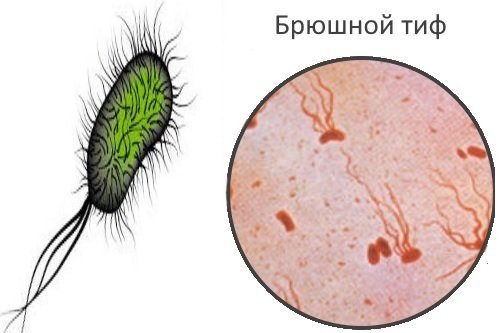
Возбудителем брюшного тифа является одна из сальмонелл – Salmonella typhi. Это бактерия, которая достаточно устойчива к действию факторов окружающей среды: может сохраняться при комнатной температуре в продуктах питания (мясных и молочных), воде, на предметах обихода. Быстро погибает под воздействием кипячения, любых дезинфицирующих растворов, ультрафиолетового излучения.
Существуют микробы, имеющие много общего с Salmonella typhi – это возбудители паратифов Salmonella paratyphi A, В, С. В клинической картине также много сходных моментов, поэтому в отечественной практике принято объединять их под термином «тифо-паратифозное заболевание».
Возбудитель брюшного тифа распространен повсеместно. Наибольший уровень заболеваемости наблюдается в странах с тропическим и субтропическим климатом (Азия и Африка). В странах европейского региона встречаются одиночные (спорадические) случаи заболевания.
Как передается брюшной тиф
Преимущественный путь передачи возбудителя брюшного тифа является пищевой, возможны также контактный и водный.
В реализации пищевого пути передачи брюшного тифа наибольшую роль играют такие продукты:

- молоко и все из него изготовленное, не проходящее термическую обработку перед употреблением (ряженка, кефир, творог, сметана);
- мясо, субпродукты, мясной фарш, холодец и студень;
- овощи и фрукты, недостаточно тщательно помытые.
Водный путь передачи актуален в регионах с низким уровнем санитарной культуры, где возможно смешение воды для бытовых целей и канализационных отходов. Не исключается возможность попадания возбудителя брюшного тифа в колодезную воду, водоемы со стоячей водой.
Контактный путь передачи реализуется при непосредственном контакте с больным брюшным тифом или носителем. Это может происходить в семье при бытовых контактах, а также на предприятиях общественного питания, где может работать человек (источник инфекции).
Наибольшую опасность для окружающих представляет не больной человек (он получает лечение в стационаре), а носитель. Такой человек содержит и выделяет в окружающую среду Salmonella typhi, но никаких признаков заболевания у него нет. Выделение возбудителя в окружающую среду происходит с каловыми массами и мочой, носительство может продолжаться несколько дней или недель.
Формирование вторичных очагов – в головном мозге, легких, почках – не столь опасно для здоровья пациента, но затягивает процесс выздоровление. Образование нового очага брюшнотифозной палочки может спровоцировать новое ухудшение состояния пациента.
Холера: симптомы, лечение и профилактика инфекции
Ценкеровский некроз – редкое, но грозное осложнение. Мышечные ткани ног, реже рук, подвергаются распаду без процесса гниения. Конечность навсегда утрачивает свои функциональные способности.
Поражение костного мозга под влиянием брюшнотифозного токсина проявляется уменьшением количества белых и красных клеток кровяного роста. Значительное изменение клеточного состава крови приводит к серьезным нарушениям всех видов обмена веществ.
Диагностика
Диагностикой и лечением тифо-паратифозных заболеваний занимается врач-инфекционист. Обычно рекомендуется проводить специфическую терапию в условиях стационара.
Обследование включает специфические и неспецифические методы исследования. Материалом для анализов являются кровь, моча и каловые массы.
Неспецифические методы исследования (общий и биохимический анализ крови) помогают врачу оценить состояние больного, а также заподозрить осложнения.
Специфические методы позволяют выявить возбудитель в организме человека, подтверждают диагноз брюшного тифа или паратифов.
Анализ на брюшной тиф в первый раз сдается до начала лечения, то есть до того, как пациент начнет получать антибиотики. Для исследования сдают кровь, мочу и каловые массы. После завершения курса антибиотикотерапии пациент снова сдает те же биологические жидкости для контроля эффективности терапии.
Обязательные анализы при брюшном тифе включают:
- бактериологическое исследование крови (гемокультура) – если Salmonella typhi обнаружена, то это 100% подтверждение диагноза;
- бактериологическое исследование кала (копрокультура) – может быть подтверждением диагноза брюшного тифа или состояния носительства;
- бактериологическое исследование мочи (уринокультура) – может быть подтверждением диагноза брюшного тифа или состояния носительства;
- серологические реакции (РПГА или реакция Видаля, а также реакция с антигеном вирулентности).
Оценить результаты лабораторных исследований может только врач.
Общие принципы профилактики
Разработанные вакцины для профилактики брюшного тифа не дают 100% защиты, иммунитет непродолжительный и ненапряженный. Главный способ защиты – это соблюдение санитарно-гигиенических правил.
Для профилактики брюшного тифа и паратифов следует:
- тщательно мыть руки;
- соблюдать правила приготовления и хранения пищевых продуктов;
- пить только кипяченую воду;
- при первых признаках недомогания обращаться к специалисту.
Брюшной тиф – заболевание серьезное, но вполне управляемое, если своевременно обратиться за медицинской помощью.