Хронические и острые панкреатиты оказывают неблагоприятное воздействие на организм в целом и нередко приводят к повреждениям других жизненно важных органов, поэтому важно знать, чем лечить поджелудочную железу в период обострения и в фазе ремиссии, чтобы избежать в будущем серьезных и необратимых осложнений.
Симптомы обострения поджелудочной железы
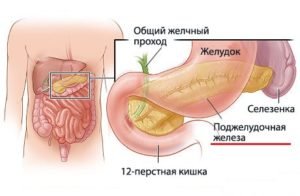
Термином панкреатиты обозначают заболевания поджелудочной железы воспалительного характера, приводящие к необратимым изменениям данного органа. Хронический панкреатит имеет стадийное течение:
- Фаза ремиссии – бессимптомное или малосимптомное течение болезни, выражающееся умеренным болевым синдромом в левой части живота преимущественно после приема «тяжелой» (пряной, жирной) пищи и в периоды голода.
- Стадия обострения панкреатита. Симптомы ярко выражены и проявляются в совокупности друг с другом.
Частота эпизодов обострения зависит от степени тяжести болезни, проявляясь от 2 раз в год до непрерывного рецидивирующего течения.
При панкреатите поджелудочной железы обострении проявляются следующие симптомы:
- болевой синдром: боли, локализованные в левом подреберье, распространяющиеся на эпигастральную область, или опоясывающие, усиливающиеся в положении лежа. Иногда пациенты жалуются только на боль в спине;
- длительная тошнота;
- рвота, не приносящая облегчения;
- диарея до 6 раз в сутки;
- маслянистый, кашицеобразный объемный стул;
- урчание в животе, повышенное газообразование;
- потеря массы тела;
- малокровие;
- эндокринные нарушения: сухость кожи, стоматит.
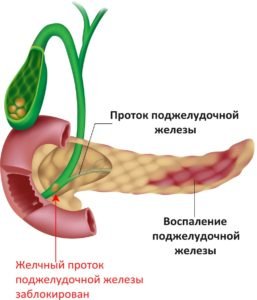
Боли основной признак воспаления поджелудочной железы. Они носят продолжительный характер, усиливаются через 30 минут после приема пищи.
Могут возникать приступообразно, продолжаясь от нескольких часов до 3 суток, либо иметь постоянный характер.
Если все симптомы указывают на обострение панкреатита, лечение в домашних условиях нецелесообразно и может быть опасно для жизни. Больному требуется квалифицированная медицинская помощь в лице врача-гастроэнтеролога, который подскажет, чем лечить поджелудочную железу в период обострения.
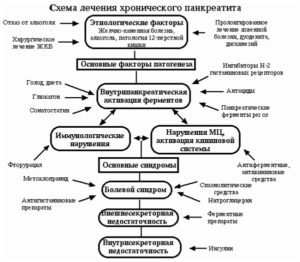
Принципы лечения воспаления поджелудочной железы

Если поджелудочная железа обострилась, следует немедленно вызвать врача, не пытаясь купировать приступ самостоятельно анальгетиками. В большинстве случаев терапия проводится в условиях стационара.
Основные лечебные мероприятия при обострении панкреатита включают в себя:
- Голод до 3 дней с последующим переводом больного на диетическое питание. При необходимости назначается внутривенное введение глюкозы и физраствора.
- Купирование болевого синдрома и снятие спазмов.
- Заместительная ферментная терапия – прием лекарств, содержащих ферменты поджелудочной железы.
При наличии осложнений прибегают к методам хирургического лечения.
Медикаментозная терапия поджелудочной железы в период обострения
Фармакотерапия при обострении панкреатита разрешает следующие задачи:
- Как успокоить боль?
- Как снять воспалительный процесс?
Для решения этих целей применяется комбинированная лекарственная терапия:
- анальгетики: парацетамол, анальгин;
- спазмолитики: баралгин, но-шпа, папаверин;
- антисекреторные лекарства: омепразол, и антациды: гефал, маалокс, фосфалюгель;
- синтетический гормон соматостатина – окреотид;
- полиферментные препараты: панкреатин, креон;
- прокинетики: домперидон, тримебутин.
Внимание: принимать медикаментозные препараты можно только по назначению врача. Большинство лекарств требует внутривенного введения в условиях стационара.
Диетотерапия для поджелудочной железы в период обострения
Важной целью лечения панкреатита в фазе обострения является иммобилизация секреции панкреатического сока. Для этого пациенту показан голод в течение 1 – 3 дней с момента начала болезни. Разрешается пить до 2 литров жидкости в сутки.
Переход к естественному питанию производится постепенно – медленно расширяется рацион пищи и увеличивается ее объем.
Примерная схема питания
| Течение болезни | Разрешенные продукты | Особые указания |
| Обострение, интенсивный болевой синдром | Голод, вода минеральная или кипяченая, отвар шиповника до 2 литров | Длительность регулируется врачом (до 5 дней, в особых случаях до 2 недель). |
| Умеренный болевой синдром | Углеводное питание: каши безмолочные, крупяные супы диетические без мяса, овощные пюре, кисель, сухарь, галеты, хлеб не свежевыпеченный | Потребление пищи малыми порциями 4 – 6 раз в сутки. |
| Затухающий период болезни | Добавляются белки: яйца, сваренные вкрутую, или омлеты паровые; рыбное суфле, суфле из куриного, кроличьего, говяжьего мяса, мясные тефтели на пару, творог | Пища только в протертом виде, порция не должна превышать 300 г. |
| Ремиссия обострения хронического панкреатита | Добавляются жиры: можно готовить пищу с добавлением масел сливочного и подсолнечного; печеные яблоки, фруктово-ягодные компоты. Пациент переходит на диету № 5п (щадящий вариант) | Больной постепенно переходит на диетический стол № 5п (расширенный вариант) |
В периоде ремиссии пациенту необходимо придерживаться диеты до 2 месяцев. Общее потребление калорий должно соответствовать 2500- 2800 в сутки, разделенных на 5 – 6 приемов пищи. С этой целью назначается стол №5 по Певзнеру.
Диета № 5п
| Разрешенные продукты | Запрещенные продукты |
| Супы овощные на воде, каши, сырые овощи и фрукты, макароны, сыры, мясо отварное кусочками, колбаса докторская, хлеб белый, сахарное, галетное печенье, рыба, соки, сметана и сливки. | Пряная, острая, кислая пища, консервы, мороженое, бобовые, грибы, редис, шпинат, лимон, смородина, вишня, клюква, газированные напитки, кофе, какао квас, алкоголь, сдоба, бульоны жирные мясные и рыбные. |
Видео Обострение поджелудочной железы
Профилактика обострений панкреатита
Купирование приступа воспаления поджелудочной железы не означает полного выздоровления. Больному хроническим панкреатитом, перенесшему обострение, требуется диспансерное наблюдение у терапевта или гастроэнтеролога в течение года.

Комплекс профилактических мер включает в себя:
- диетическое питание;
- реабилитация в санаториях с минеральными водами в течение 3 – 4 недель;
- физиотерапия;
- фитотерапия;
- прием полиферментных препаратов (панкреатин, креон) курсами в течение 4 – 6 недель;
- по показаниям прием желчегонных лекарств и спазмолитиков;
- полный отказ от алкоголя и курения.
При своевременном обращении к врачу при обострении панкреатита и дальнейшем выполнении врачебно-профилактических рекомендаций прогноз исхода заболевания в большинстве случаев благоприятный.