Некроз кишечника это омертвение тканей органа на фоне прекращения кровотока. Сопровождается выраженной интоксикацией и резким ухудшением общего состояния. Некроз кишечника необратим и грозит летальным исходом. При выявлении патологии показано экстренное хирургическое вмешательство.

Классификация болезни
По этиологии
- Ишемический. Возникает вследствие закупорки просвета крупного кровеносного сосуда, отвечающего за кровоснабжение кишечника (вена либо артерия).
- Токсигенный. Развивается при поражении тканей кишечника ротавирусами, коронавирусами, кандидами либо клостридиями.
- Трофоневротический. Связан с нарушением кровообращения на фоне патологии центральной или периферической нервной системы.
По клинико-морфологическим признакам
- Сухой (коагуляционный). Формируется вследствие обезвоживания и свертывания белков в тканях кишечника.
- Влажный (колликвационный). Возникает при присоединении к омертвлению клеток бактериальной инфекции.
- Странгуляционный. Развивается вследствие кишечной непроходимости, возникающей за счет обтурации внутренним содержимым либо сдавления кишечника прилежащими образованиями.
- Гангрена. Последняя стадия некроза, характеризующаяся распространением гнойного воспаления на прилежащие органы и ткани.
По распространенности
- Локальный. Некроз поражает лишь часть кишечника.
- Тотальный. Отмирание тканей распространяется на протяжении всего кишечника.
Симптомы
Клиническая картина некроза кишечника обусловлена болевым синдромом, выраженной интоксикацией организма за счет распада тканей и обезвоживанием.
Специфические проявления
-

интенсивная, постоянная боль в животе;
- вздутие и отхождение газов при отсутствии стула или испражнениях с кровью;
- рвота (возможно с примесью крови либо специфическим запахом кишечного содержимого);
- усиленная перистальтика кишечника.
По мере прогрессирования патологического процесса, боль и перистальтика постепенно ослабевают. Исчезновение болевых ощущений в животе считается крайне неблагоприятным признаком, требующим немедленного хирургического вмешательства.
Общие проявления
- внезапная, нарастающая слабость;
- тошнота;
- снижение артериального давления;
- внезапное учащение пульса;
- головокружение, иногда потеря сознания;
- сухость во рту и жажда;
- повышение температуры тела.
Причины развития патологии
Предрасполагающие к некрозу кишечника факторы могут быть механического, инфекционного либо токсического характера. Наиболее частые причины болезни:
- Нарушение циркуляции крови в области кишечника. Данное состояние возникает в результате тромбоза артерии либо эмболии вены, отвечающих за кровоснабжение кишечной стенки. В результате застоя крови и дефицита кислорода происходит омертвление тканей органа с последующей интоксикацией организма.
-
Непроходимость кишечника. Часто причиной некроза становиться заворот кишок, в результате которого происходит сдавление стенок органа и его сосудов. Это состояние может возникать как следствие переполнения кишечника либо резкого и сильного напряжения стенок брюшной полости (высокий прыжок, поднятие тяжести).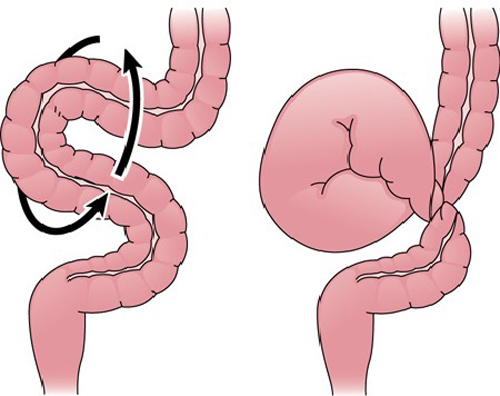
- Инфекционное поражение кишечника. Клинические проявления болезни могут варьировать в зависимости от особенностей возбудителя. Наиболее опасным считается поражение кишки клостридиями. В этом случае интенсивно прогрессирует некротический процесс, который быстро переходит в гангрену и вызывает перитонит.
- Нарушения функционирования центральной нервной системы. Дисфункция ЦНС способствует развитию дистрофии стенки кишки за счет нарушения ее иннервации.
- Аллергическая реакция. Данное состояние развивается при наличии инородного тела в органах пищеварения, в результате чего возникает иммунный ответ.
- Токсическое воздействие. Некроз кишечника может развиваться при химическом отравлении, воздействии некоторых медикаментозных препаратов.
- Перенесенное оперативное вмешательство на желудке. При недостаточной эффективности лечения желудка, патологический процесс переходит на кишечник.
Диагностика
Лабораторные исследования
- Общий анализ крови. Повышается СОЭ и возникает лейкоцитоз при наличии участков некроза.
- Биохимический анализ крови. Повышается уровень общего белка, С-реактивного белка.
- Коагулограмма. При нарушении кровоснабжения стенок кишечника повышается показатель Д-димера.
Инструментальные исследования
-
Радиоизотопное сканирование. Метод позволяет выявить пораженные участки кишечника, определить их локализацию и обширность поражения.
- Ангиография. Процедура позволяет обнаружить закупоренные сосуды при помощи контрастной МРТ либо КТ. Применяется также контрастная рентгенография сосудов.
- Допплерография. Ультразвуковой метод исследования, который применяется с целью выявления нарушений кровоснабжения органа на ранних стадиях.
Лечение
Консервативная терапия
Медикаментозное лечение некроза кишечника эффективно на ранних стадиях заболевания. Обязательным условием такой терапии является отсутствие признаков перитонита – воспаления стенок брюшной полости. Консервативная терапия применяется в условиях хирургического стационара и включает такие препараты:
- антибиотики;
- электролиты;
- белковые растворы;
- антикоагулянты.
Дополнительные процедуры:
- промывание органов пищеварения зондами (сверху и снизу);
- интубация кишечника (для удаления кишечного содержимого).
Хирургическая терапия
Оперативное вмешательство показано при отсутствии эффекта от консервативной терапии. На поздних стадиях развития болезни операция проводится немедленно. Показана резекция кишечника иссечение пораженного участка в пределах здоровых тканей.
Методы хирургии
Применяется два типа хирургического вмешательства:
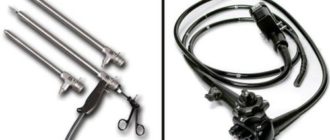
-
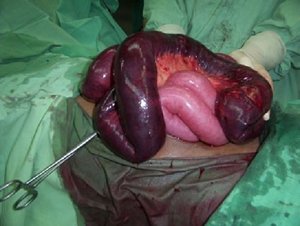
Лапароскопия – операция с минимальной степенью повреждения брюшной стенки. Для проведения лапароскопии хирург делает несколько небольших разрезов, а удаление некротизированных тканей осуществляет под контролем видеокамеры. Реабилитация после такого вмешательства проходит легче. Однако метод целесообразен лишь в первые сутки отмирания тканей и при ограниченном патологическом процессе.
- Лапаротомия – операция с обширным рассеканием передней брюшной стенки. Реабилитационный период после этой операции довольно продолжительный и сложный. Основным преимуществом лапаротомии является возможность полноценной ревизии всех отделов кишечника и прилежащих органов, своевременное выявление изменений окружающих тканей.
Восстановительный период
Реабилитационный период после перенесенной резекции кишечника включает несколько моментов:
-
Диета.
На первые 24-48 часов назначается парентеральное (внутривенное) питание, затем пациента переводят на пищу в жидком виде. По мере улучшения общего состояния больного рацион расширяется за счет пищи с высоким содержанием белка (преимущественно молочные и растительные продукты). Из рациона пациента исключают жирные блюда, грубую пищу, алкоголь и сладости. Больному показано дробное питание с кратностью приема пищи 6-8 раз в сутки. - Физические нагрузки. Для скорейшего восстановления организма рекомендуются лечебная и дыхательная гимнастика.
- Физиопроцедуры. В качестве дополнения к лечению назначают терапию с применением лазера, тока, тепла.
- Медикаментозная терапия в период реабилитации включает: антибиотики, обезболивающие средства, дезинтоксикационные средства.
Прогноз
Прогноз при некрозе кишечника зависит от своевременности обращения больного за медицинской помощью. На первой стадии болезни выздоровление достигается в подавляющем большинстве случаев. Обращаемость пациентов на этом этапе заболевания минимальная.
Хирургическое лечение некроза кишки не гарантирует выздоровление. Только 50% пациентов удается после оперативного вмешательства вернуться в привычный ритм жизни. Треть из них имеет послеоперационные осложнения: спайки, нагноение, кровотечение.
Профилактика
- здоровый образ жизни и рациональное питание сводят развитие данной патологии к минимуму;
- больным с заболеваниями сердечно-сосудистой, пищеварительной либо нервной системы рекомендуется строго выполнять рекомендации врача и своевременно обращаться за помощью в случае ухудшения состояния.